పెద్దప్రేగు క్యాన్సర్ లేదా కొలొరెక్టల్ క్యాన్సర్ (సిఆర్సీ CRC) అనేది పెద్ద ప్రేగు యొక్క వ్యాధి, ఇది పురీషనాళం లేదా పెద్దప్రేగు నుండి ఉద్భవించే ఒక రకమైన క్యాన్సర్, దీనిని పెద్దప్రేగు క్యాన్సర్ అని కూడా పిలుస్తారు. పెద్దప్రేగు, సెకమ్, పురీషనాళం మరియు మలద్వారం వంటి అవయవాలు పెద్ద ప్రేగుతో ముడిపడి ఉంటాయి. ఇలియం మరియు పెద్ద ప్రేగుల మధ్య ఓపెనింగ్ వద్ద ఉన్న ఇలియోసెకల్ వాల్వ్, చిన్న ప్రేగు నుండి పెద్ద ప్రేగులకు చైమ్ ప్రవాహాన్ని నియంత్రిస్తుంది.
పెద్దప్రేగు క్యాన్సర్ ప్రధానంగా పెద్ద ప్రేగులలో సంభవిస్తుంది, ఇక్కడ జీర్ణక్రియ నుండి వచ్చే వ్యర్థ పదార్థాలు మలద్వారా నుండి బయటకు వెళ్తూనే ఇక్కడ కొద్దికొద్దిగా పేరుకుపోతాయి, పెద్దప్రేగు జీర్ణమైన ఆహారం నుండి విటమిన్లు మరియు పోషకాలను గ్రహిస్తుంది. అసాధారణ కణాలు నియంత్రణలో లేనప్పుడు, పురీషనాళం మరియు పొరుగు కణజాలం యొక్క గోడపై దాడి చేసినప్పుడు ఇది సాధారణంగా ప్రారంభమవుతుంది. పెద్దప్రేగు క్యాన్సర్ అనేది వయోజనులు లేదా పెద్ద వయస్కులలో అత్యంత సాధారణమైన క్యాన్సర్ రకాల్లో ఒకటి. ఇది కూడా ప్రాణాంతకమైన వాటిలో ఒకటి, అత్యధిక కేసులు పురుషులలో సంభవిస్తాయి. పెద్దప్రేగు క్యాన్సర్ సాధారణంగా పురుషులలో కనుగొనబడినప్పటికీ, స్త్రీలకు కూడా ఈ వ్యాధి వచ్చే అవకాశం ఉంది.
వ్యాప్తి Prevalence
పెద్దప్రేగు క్యాన్సర్ లేదా కొలొరెక్టల్ క్యాన్సర్ (CRC) అనేది ప్రపంచవ్యాప్తంగా ఒక భయంకరమైన ఆరోగ్య సమస్య. ఇది స్త్రీలలో రెండవ అతిపెద్ద క్యాన్సర్. సుమారుగా (5,71,000 కేసులు, మొత్తం క్యాన్సర్ కేసులలో 9.4 శాతం) మరియు పురుషులలో మూడవ అత్యంత సాధారణ క్యాన్సర్ (6,63,000 కేసులు, మొత్తం క్యాన్సర్ కేసులలో 10.0 శాతం మేర నమోదు అయ్యాయి). అభివృద్ధి చెందిన దేశాలలో దాదాపు 60 శాతం కేసులు ఎదురవుతున్నాయి. పెద్దప్రేగు క్యాన్సర్ సంబంధిత మరణాల సంఖ్య ప్రపంచవ్యాప్తంగా సుమారుగా 6,08,000గా అంచనా వేయబడింది, ఇది మొత్తం క్యాన్సర్ మరణాలలో 8 శాతం మరియు క్యాన్సర్ కారణంగా మరణానికి పెద్దప్రేగు క్యాన్సర్ నాల్గవ అత్యంత సాధారణ కారణం. దేశంలో, పురుషులలో పెద్దప్రేగు క్యాన్సర్కు సంబంధించిన వార్షిక సంఘటనల రేట్లు (AARలు) వరుసగా 1,00,000కి 4.4 మరియు 4.1. నమోదు కాగా, మహిళల్లో పెద్దప్రేగు క్యాన్సర్ కోసం వార్షిక సంఘటనల రేట్లు (AARలు) 1,00,000కి 3.9.గా నమోదు అయ్యాయి. దేశీయంగా పురుషులలో పెద్దప్రేగు క్యాన్సర్ 8వ స్థానంలో మరియు మల క్యాన్సర్ 9వ స్థానంలో ఉండగా.. మహిళలకు, ఇది టాప్ 10 క్యాన్సర్లలో కనిపించదు, అయితే కొలొరెక్టల్ క్యాన్సర్ (CRC) మాత్రం 9వ స్థానంలో ఉంది.
పెద్దప్రేగు క్యాన్సర్ సంకేతాలు మరియు లక్షణాలు Signs and Symptoms of Colon Cancer
పెద్దప్రేగు క్యాన్సర్ లేదా కొలొరెక్టల్ క్యాన్సర్ ముఖ్యంగా ప్రారంభ దశల్లో ఎటువంటి లక్షణాలతో ఉండకపోవచ్చు. మీరు ప్రారంభ దశలలో సంకేతాలు మరియు లక్షణాలను అనుభవిస్తే, అవి వీటిని కలిగి ఉండవచ్చు:
- మలబద్ధకం, విరేచనాలు, మలం రంగులో మార్పులు, మలం ఆకారంలో మార్పులు, ఇరుకైన మలం వంటి నిరంతర ప్రేగు అలవాట్లు మారుతాయి
- మలం లో ప్రకాశవంతమైన ఎరుపు రక్తం అలాగే మెరూన్ రంగు లేదా నలుపు మలం
- మల రక్తస్రావం లేదా పురీషనాళం నుండి వచ్చే రక్తం
- తిమ్మిరి వంటి నిరంతర పొత్తికడుపు అసౌకర్యం
- విపరీతమైన గ్యాస్ మరియు కడుపు నొప్పి
- ప్రేగు పూర్తిగా ఖాళీ కాలేదనే భావన
- తినకపోయినా పొత్తికడుపు నిండిన అనుభూతి
- అలసట లేదా అలసట లేదా బలహీనత
- వివరించలేని బరువు తగ్గడం
ఈ లక్షణాలు చాలా వరకు ఇతర సాధ్యమయ్యే పరిస్థితులను కూడా సూచిస్తాయి. పెద్దప్రేగు క్యాన్సర్తో బాధపడుతున్న చాలా మంది వ్యక్తులు వ్యాధి యొక్క ప్రారంభ దశలలో ఎటువంటి లక్షణాలను అనుభవించరు. లక్షణాలు కనిపించినప్పుడు, క్యాన్సర్ పరిమాణం మరియు మీ పెద్ద ప్రేగులోని స్థానాన్ని బట్టి అవి మారవచ్చు. మీరు ఈ లక్షణాలలో దేనినైనా గమనించినట్లయితే, మల క్యాన్సర్ స్క్రీనింగ్ గురించి చర్చించడానికి మీ గ్యాస్ట్రోఎంటరాలజిస్ట్తో అపాయింట్మెంట్ తీసుకోండి.
పెద్దప్రేగు క్యాన్సర్కు ప్రమాద కారకాలు Risk Factors for Colon Cancer

పెద్దప్రేగు కాన్సర్ వచ్చే అవకాశాన్ని నేరుగా ప్రభావితం చేసే అనేక ప్రమాద కారకాలు ఉన్నాయి.
కుటుంబ చరిత్ర: Family history:
కోలో రెక్టల్ క్యాన్సర్కు సంబంధించిన ప్రమాద కారకాల్లో ఒకటి కుటుంబ చరిత్ర. కొలొరెక్టల్ క్యాన్సర్కు సంబంధించిన కుటుంబ చరిత్ర ఉన్న వ్యక్తులు ఈ వ్యాధిని అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉంటుంది. స్త్రీలు రుతువిరతి వచ్చిన తర్వాత కూడా ఈ వ్యాధి వచ్చే అవకాశం ఉంది. కుటుంబ చరిత్రలో ఏ రకమైన క్యాన్సర్ చరిత్ర లేకుండా పెరిగిన పిల్లలను క్యాన్సర్ యొక్క కుటుంబ చరిత్రతో పెరిగిన వారితో పోల్చినప్పుడు, క్యాన్సర్ వచ్చే ప్రమాదం చాలా తక్కువగా ఉందని పరిశోధనలో తేలింది.
జన్యు సిద్ధత లేదా వారసత్వ సిండ్రోమ్స్ Genetic predisposition or inherited syndromes:
మీ డీఎన్ఏ (DNA) అనారోగ్యానికి ఎక్కువ ప్రమాదాన్ని కలిగి ఉన్న అసాధారణతలను కలిగి ఉంటే, మీరు దానిని కూడా అభివృద్ధి చేసే అవకాశం ఉంది. ఉదాహరణకు, వారి పెద్దప్రేగులో పాలిప్ల కోసం జన్యు సిద్ధత (కొన్నిసార్లు జెనెటిక్ ససెప్టబిలిటీ అని కూడా పిలుస్తారు) ఉన్న వ్యక్తులు వ్యాధిని అభివృద్ధి చేసే ప్రమాదం ఎక్కువగా ఉంటుంది. పెద్దప్రేగు క్యాన్సర్ ప్రమాదాన్ని పెంచే అత్యంత సాధారణ వారసత్వ సిండ్రోమ్లు కుటుంబ అడెనోమాటస్ పాలిపోసిస్ (FAP) మరియు లించ్ సిండ్రోమ్, దీనిని వంశపారంపర్య నాన్పాలిపోసిస్ కోలో రెక్టల్ క్యాన్సర్ (HNPCC) అని కూడా పిలుస్తారు.
పర్యావరణ కారకాలు: Environmental Factors
జన్యుశాస్త్రంతో సంబంధం లేని పెద్దప్రేగు (కోలో రెక్టల్) క్యాన్సర్ను అభివృద్ధి చేయడానికి కొన్ని ప్రమాద కారకాలు ఉన్నాయి. వాటిలో పర్యావరణ కారకాలు కూడా తోడై ఉంటాయి. వాటిలో ప్రమాదకర రసాయనాలకు ఎక్స్ ఫోజ్ కావడం కూడా ఉండవచ్చు. ఇక ఈ క్రింది కారణాలు కూడా పెద్దప్రేగు క్యాన్సర్ కు కారణం కావచ్చు.
-
ఊబకాయం Obesity

సాధారణ బరువు గల వ్యక్తుల కంటే కొలో-రెక్టల్ క్యాన్సర్ను అభివృద్ధి చేసే అవకాశం కొంచెం (సుమారు 30 శాతం) ఊబకాయుల్లో ఎక్కువ. బాడీ మాస్ ఇండెక్స్ (బిఎంఐ) ఆధారంగా అధిక బరువు లేదా స్థూలకాయంగా పరిగణించబడే 20 నుండి 49 సంవత్సరాల వయస్సు గల స్త్రీలు 50 సంవత్సరాల కంటే తక్కువ బిఎంఐలను నివేదించిన మహిళలతో పోలిస్తే, 50 సంవత్సరాల కంటే ముందుగా ప్రారంభమైన కోలో-రెక్టల్ క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదం రెండింతలు ఎక్కువగా ఉందని పరిశోధకులు కనుగొన్నారు. అధిక బిఎంఐ పురుషులు మరియు స్త్రీలలో పెద్దప్రేగు మరియు మల క్యాన్సర్ల ప్రమాదాలతో ముడిపడి ఉంటుంది, అయితే స్త్రీలలో కంటే పురుషులలో పెరుగుదల ఎక్కువగా ఉంటుంది.
-
ఇన్సులిన్ నిరోధకతతో ఏర్పడే డయాబెటిస్ మెల్లిటస్ Diabetes mellitus associated with insulin resistance
డయాబెటిస్ మెల్లిటస్ అనేది శరీరం తగినంతగా ఉత్పత్తి చేయని లేదా ఇన్సులిన్కు సాధారణంగా స్పందించని ఒక రుగ్మత, దీనివల్ల రక్తంలో చక్కెర (గ్లూకోజ్) స్థాయిలు అసాధారణంగా ఎక్కువగా ఉంటాయి. మూత్రవిసర్జన మరియు దాహం పెరిగింది, మరియు వారు ప్రయత్నించకపోయినా బరువు తగ్గవచ్చు. ఊబకాయం (గణనీయంగా అధిక బరువు మరియు పొట్ట కొవ్వు ఉండటం), నిష్క్రియ జీవనశైలి మరియు కార్బోహైడ్రేట్లు అధికంగా ఉండే ఆహారం ఇన్సులిన్ నిరోధకతకు ప్రధాన కారణాలు.
-
అధిక-కొవ్వు మరియు తక్కువ-ఫైబర్ ఆహారాలు High-fat and low-fiber diets

ఒక వ్యక్తి తక్కువ కొవ్వు, అధిక ఫైబర్ ఆహారం నుండి అధిక కొవ్వు, తక్కువ-ఫైబర్ ఆహారానికి మారినట్లయితే F న్యూక్లియేటమ్ స్థాయిలు పెరుగుతాయని పరిశోధనలో తేలింది. ఫూసో బ్యాక్టీరియం న్యూక్లియేటమ్ (Fusobacterium nucleatum, F. nucleatum) – పాజిటివ్ కోలో-రెక్టల్ క్యాన్సర్ను సూచిస్తుంది.
-
ధూమపానం Cigarette smoking

సిగరెట్ ధూమపానం – నికోటిన్ పెద్దప్రేగులో సహజ కందెనల ఉత్పత్తిని తగ్గిస్తుంది ఎందుకంటే చాలా సంవత్సరాలుగా ధూమపానం చేసే వ్యక్తులు పెద్దప్రేగు పాలిప్స్ అభివృద్ధి చెందే ప్రమాదం ఉంది. ఎక్కువ కాలం సిగరెట్ తాగడం వల్ల పెద్దప్రేగులో లూబ్రికేషన్ తగ్గుతుంది మరియు వాపు వచ్చే ప్రమాదాన్ని పెంచుతుంది, ఇది పాలిప్స్కు కారణమవుతుంది.
-
నిశ్చల జీవనశైలి Sedentary lifestyle
నిశ్చల జీవనశైలి – తక్కువ లేదా శారీరక శ్రమ లేని జీవనశైలి. నిశ్చల జీవనశైలిని గడుపుతున్న వ్యక్తి, చదవడం, సాంఘికీకరించడం, టెలివిజన్ చూడటం, వీడియో గేమ్లు ఆడటం, రోజులో ఎక్కువ భాగం మొబైల్ ఫోన్/కంప్యూటర్ చదవడం లేదా ఉపయోగించడం వంటి కార్యకలాపంలో నిమగ్నమై ఉన్నప్పుడు తరచుగా కూర్చొని లేదా పడుకుని ఉండటం వల్ల కూడా పెద్ద ప్రేగు క్యాన్సర్ వచ్చే ప్రమాదం ఉంటుంది.
-
వయస్సు మరియు లింగం Age and gender
వయస్సు మరియు లింగం – వృద్ధ పురుషులు అధిక ప్రమాదంలో ఉన్నారు (స్త్రీలలో కంటే పురుషులలో 25 శాతం ఎక్కువ)
-
ఇన్ఫ్లమేటరీ ప్రేగు వ్యాధి (IBD) Inflammatory bowel disease (IBD)
ఇన్ఫ్లమేటరీ ప్రేగు వ్యాధి (IBD) అనేది జీర్ణ లేదా GI (జీర్ణశయాంతర) ట్రాక్ట్ యొక్క దీర్ఘకాలిక వాపు. జీర్ణవ్యవస్థలో నోరు, అన్నవాహిక, కడుపు, చిన్న ప్రేగు మరియు పెద్ద ప్రేగు ఉంటాయి. క్రోన్’స్ వ్యాధి, అల్సరేటివ్ కొలిటిస్ (UC) మరియు అనిర్దిష్ట పెద్దప్రేగు శోథ (IC) వంటి పెద్దప్రేగు యొక్క దీర్ఘకాలిక శోథ వ్యాధులు మీ పెద్దప్రేగు క్యాన్సర్ ప్రమాదాన్ని పెంచుతాయి.
-
ఆల్కహాల్ వినియోగం Alcohol consumption
ఆల్కహాల్ వినియోగం – మద్యపానం లేనిదానితో పోలిస్తే పెద్దప్రేగు మరియు పురీషనాళం యొక్క క్యాన్సర్ల ప్రమాదాన్ని 1.2- నుండి 1.5 రెట్లు అధికంగా మద్యపానం చేసేవారిలో కనబడుతోందని అధ్యయనాలు పేర్కొంటున్నాయి.
-
మాంసం వినియోగం Consumption of fresh red meat and processed meat

తాజా ఎర్ర మాంసం మరియు ప్రాసెస్ చేసిన మాంసం వినియోగం – గొడ్డు మాంసం, పంది మాంసం మరియు గొర్రె మాంసం లేదా ప్రాసెస్ చేసిన మాంసం వంటి ఎరుపు మాంసం వినియోగం రెండూ కోలో-రెక్టల్ క్యాన్సర్కు కారణమని బలమైన ఆధారాలు ఉన్నాయి. పండ్లు, కూరగాయలు ఎక్కువగా తినే వారికి క్యాన్సర్ వచ్చే అవకాశాలు తక్కువ.
-
కోలిసిస్టెక్టమీ చరిత్ Cholecystectomy History
కోలిసిస్టెక్టమీ అనేది పిత్తాశయం యొక్క శస్త్రచికిత్స తొలగింపు. రోగలక్షణ పిత్తాశయ రాళ్లు మరియు ఇతర పిత్తాశయ పరిస్థితులకు ఇది సాధారణ చికిత్స. కోలిసిస్టెక్టమీ చరిత్ర కోలో-రెక్టల్ క్యాన్సర్ ప్రమాదంతో సానుకూలంగా సంబంధం కలిగి ఉందని పరిశోధకుడు కనుగొన్నారు.
-
యురేటెరో-కోలిక్ అనస్టోమోసిస్ Uretero-Colic Anastomosis
యురేటెరో-కోలిక్ అనస్టోమోసిస్ అనేది శస్త్రచికిత్సా ప్రక్రియ. సాధారణంగా మూత్ర విసర్జన అవరోధం ఉన్న సందర్భాలలో మూత్ర ప్రవాహాన్ని పునరుద్ధరించడానికి నిర్వహిస్తారు. ఈ అనస్టోమోసిస్ మూత్రాన్ని అడ్డంకిని దాటవేయడానికి మరియు పెద్దప్రేగు ద్వారా బయటకు పంపడానికి అనుమతిస్తుంది. ఇది ఇన్ఫెక్షన్ లేదా ఫిస్టులా ఏర్పడటం వంటి సమస్యలను నివారించడానికి ఖచ్చితమైన శస్త్రచికిత్సా పద్ధతి. ఇది కూడా పెద్దప్రేగు క్యాన్సర్ ప్రమాదాన్ని పెంచుతుంది.
-
క్యాన్సర్ రేడియేషన్ థెరపీ Cancer Radiation therapy
క్యాన్సర్ రేడియేషన్ థెరపీ. మునుపటి క్యాన్సర్లకు చికిత్స చేయడానికి ఉదరం ద్వారా రేడియేషన్ థెరపీ పెద్దప్రేగు క్యాన్సర్ ప్రమాదాన్ని పెంచుతుంది.
-
అవయవ మార్పిడి Long-term immunosuppression
అవయవ మార్పిడి వల్ల కూడా పెద్దప్రేగు క్యాన్సర్ వచ్చే ప్రమాదం ఉంది. ముఖ్యంగా మూత్రపిండ మార్పిడి తర్వాత దీర్ఘకాలిక రోగనిరోధక శక్తి (రోగనిరోధక వ్యవస్థ యొక్క అణచివేత మరియు సంక్రమణతో పోరాడే దాని సామర్థ్యం) – సాపేక్ష ప్రమాదం సాధారణ జనాభాతో సమానంగా ఉంటుంది, కానీ 20-30 సంవత్సరాల వయస్సులో ఉంటుంది.
పెద్దప్రేగు క్యాన్సర్ కారకాలు Causes of Colon Cancer
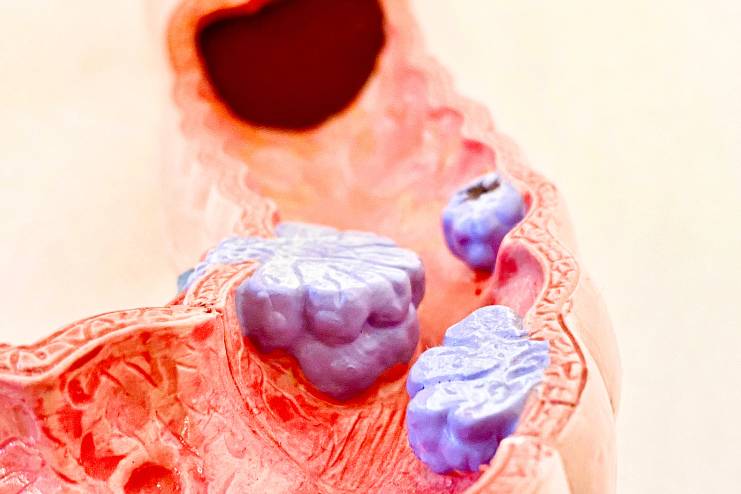
చాలా పెద్దప్రేగు క్యాన్సర్లకు కారణమేమిటో పరిశోధకులకు ఖచ్చితంగా తెలియదు. కొంతమందిలో కొలొ రెక్టల్ క్యాన్సర్ ఎందుకు అభివృద్ధి చెందుతుందో మరియు ఇతరులలో ఎందుకు అభివృద్ధి చెందుతుందో స్పష్టంగా తెలియదు. సాధారణంగా, పెద్దప్రేగులోని ఆరోగ్యకరమైన కణాలు వాటి డీఎన్ఏ (DNA)లో మార్పులను (మ్యుటేషన్లు) అభివృద్ధి చేసినప్పుడు పెద్దప్రేగు క్యాన్సర్ ప్రారంభమవుతుంది. కణం యొక్క డీఎన్ఏ ఆయా కణానికి ఏమి చేయాలో చెప్పే సూచనల సమితిని కలిగి ఉంటుంది.
క్యాన్సర్ జన్యు ఉత్పరివర్తనాల వల్ల సంభవించవచ్చు, వారసత్వంగా లేదా ఇతర కారణాలతో సంక్రమించవచ్చు. ఈ ఉత్పరివర్తనలు మీరు పెద్దప్రేగు క్యాన్సర్ను అభివృద్ధి చేస్తారని హామీ ఇవ్వవు, కానీ అవి మీ అవకాశాలను పెంచుతాయి. కాలక్రమేణా, క్యాన్సర్ కణాలు సమీపంలోని సాధారణ కణజాలంపై దాడి చేసి నాశనం చేయగలవు. క్యాన్సర్ కణాలు శరీరంలోని ఇతర భాగాలకు వెళ్లి అక్కడ నిక్షేపాలు (మెటాస్టాసిస్) ఏర్పడతాయి.
నివారణ Prevention of Colon Cancer

జీవనశైలి విధానంలో పలు మార్పులతో కొలొరెక్టల్ క్యాన్సర్ వచ్చే ప్రమాదాన్ని తగ్గించవచ్చు. క్యాన్సర్ ను తగ్గించుకోవాలన్న ధృఢనిశ్చయంతో జీవన శైలి మార్పులను ఆచరించి పెద్దపేగు క్యాన్సర్ ను తగ్గించుకున్న వారు ఉన్నారు.
-
క్రమం తప్పని స్క్రీనింగ్: Regular screening:
ఇంతకు ముందు పెద్దప్రేగు క్యాన్సర్ ఉన్నవారు, 50 సంవత్సరాల కంటే ఎక్కువ వయస్సు ఉన్నవారు, ఈ రకమైన క్యాన్సర్ కుటుంబ చరిత్ర ఉన్నవారు లేదా లించ్ సిండ్రోమ్, క్రోన్’స్ వ్యాధి లేదా అడెనోమాటస్ పాలిపోసిస్ ఉన్నవారు క్రమం తప్పకుండా క్యాన్సర్ స్క్రీనింగ్ పరీక్షలను చేసుకోవాలి.
-
ఆరోగ్యకరమైన శరీర బరువును నిర్వహించడం: Maintaining a healthy bodyweight:
అధిక బరువు లేదా ఊబకాయం కొలొరెక్టల్ క్యాన్సర్తో సహా అనేక క్యాన్సర్ల ప్రమాదాన్ని పెంచుతుంది. అతిగా కేలరీల తీసుకోవడం నియంత్రించడానికి భాగం పరిమాణాన్ని పరిమితం చేయవచ్చు, మీరు బరువు పెరగాలనుకుంటే రోజులో ఆరోగ్యకరమైన స్నాక్స్ జోడించండి, శారీరకంగా చురుకుగా ఉండటం కూడా చాలా అవసరం.
-
క్రమమైన వ్యాయామం: Regular exercise:
మితమైన, క్రమమైన వ్యాయామం ఒక వ్యక్తి యొక్క కొలొరెక్టల్ క్యాన్సర్ను అభివృద్ధి చేసే ప్రమాదాన్ని తగ్గించడంలో గణనీయమైన ప్రభావాన్ని చూపుతుంది.
-
ఆరోగ్యకరమైన ఆహారం: Healthy diet:
పుష్కలంగా ఫైబర్, పండ్లు, కూరగాయలు మరియు మంచి నాణ్యమైన కార్బోహైడ్రేట్లను మీ ఆహారంలో చేర్చుకోండి. ఇక ఎరుపు మాంసం మరియు ప్రాసెస్ చేసిన మాంసాలను ఆహారంలో జోడించాలని అనుకుంటే వాటిని కొద్ది మేరకే పరిమితం చేయండి.
స్క్రీనింగ్ Screening of Colon Cancer
కోలో-రెక్టల్ క్యాన్సర్ కోసం స్క్రీనింగ్ పరీక్షలు అనేక విధాలుగా చేయవచ్చు. పెద్ద ప్రేగులలో అసాధారణతలను గుర్తించడానికి శారీరక పరీక్షను ఉపయోగించవచ్చు. మల పరీక్ష, రక్త పరీక్ష, మలం ద్వారా వెళ్తున్న రక్త పరీక్ష (FOBT), కార్సినోఎంబ్రియోనిక్ యాంటిజెన్ (CEA) టెస్ట్, ఎక్స్-రే, సిటీ (CT) స్కాన్, కోలోనోస్కోపీ, సిగ్మాయిడోస్కోపీ లేదా ఎంట్రోస్కోపీ వంటి అనేక పరీక్షలను చేయించుకోమని కూడా అడగవచ్చు. కోలో-రెక్టల్ క్యాన్సర్కు సంబంధించిన పరీక్షలు బాధితులకు ఈ వ్యాధి ఉన్నట్లు సూచిస్తే, వారు గ్యాస్ట్రోఎంటరాలజిస్ట్తో సంప్రదించాల్సి ఉంటుంది. అయితే బాధితులు మొదటి సారి సంప్రదించిన సమయంలో, గ్యాస్ట్రోఎంటరాలజిస్ట్ బాధితుల వైద్య చరిత్ర, జీవనశైలి మరియు జీర్ణశయాంతర ప్రేగులకు సంబంధించిన ఏవైనా ఆందోళనల గురించి ప్రశ్నలు అడుగుతారు.
ప్రాథమిక తనిఖీ తర్వాత, బాధితులకు ఒకటి లేదా అంతకంటే ఎక్కువ క్లినికల్ ట్రయల్స్ చేయించుకోవాలని (సాధారణంగా ఔట్ పేషెంట్ విధానాలు) గ్యాస్ట్రోఎంటరాలజిస్ట్ సిఫారసు చేయవచ్చు. ఈ క్లినికల్ ట్రయల్స్ ఎటువంటి ఇన్వాసివ్ టెస్టింగ్ చేయకుండానే, బాధితుల శరీరం చికిత్సకు ఎలా స్పందిస్తుందనే దాని గురించి మెరుగైన వీక్షణను పొందడానికి వైద్యుడు అనుమతిస్తాయి. వైద్యుడు సిఫార్సు చేసే క్లినికల్ ట్రయల్ రకం బాధితుల వ్యక్తిగత కేసుపై ఆధారపడి ఉంటుంది, అయితే అన్ని క్లినికల్ ట్రయల్స్లో కొన్ని రక్త పరీక్షలు, స్కాన్లు మరియు జీర్ణశయాంతర పరీక్షల కలయిక ఉంటుంది. వాటిని ఒకసారి పరిశీలిద్దాం.
పెద్దప్రేగు, కొలొరెక్టల్ క్యాన్సర్ నిర్థారణ Diagnosis of Colon Cancer
పెద్దప్రేగు, కొలొరెక్టల్ క్యాన్సర్ ను ముందుగా గుర్తించి, చికిత్స చేయడం ఈ వ్యాధిని కొట్టే అసమానతలను నాటకీయంగా మెరుగుపరుస్తుంది. ఈ పరిస్థితికి కణితి కారణం కాదు. బదులుగా, ఇది పెద్దప్రేగు గోడలో ఏర్పడిన కణితి వల్ల వస్తుంది. స్క్రీనింగ్ పాలిప్లను క్యాన్సర్గా మారకముందే గుర్తించగలదు, అలాగే పెద్దప్రేగు క్యాన్సర్ను దాని ప్రారంభ దశలలో గుర్తించవచ్చు, అలాగే నివారణ అవకాశాలు చాలా ఎక్కువగా ఉంటాయి. ఇవి కొలొరెక్టల్ క్యాన్సర్ కోసం సాధారణంగా ఉపయోగించే స్క్రీనింగ్ మరియు డయాగ్నస్టిక్ విధానాలు-
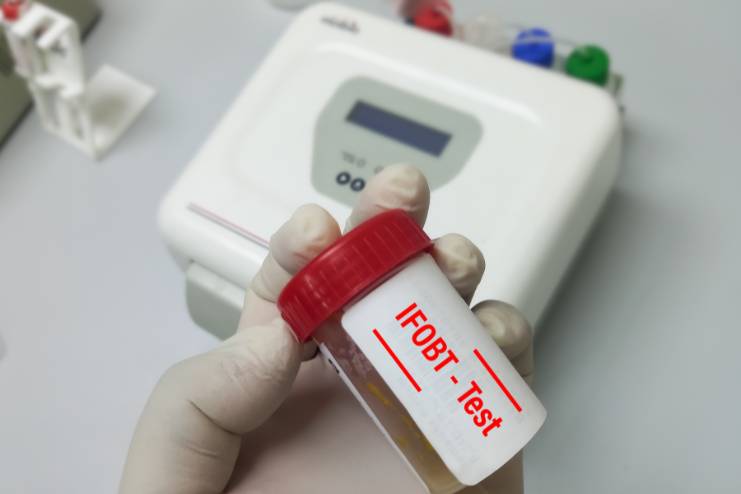
మలం ద్వారా వెళ్లే రక్త పరీక్ష (FOBT) Fecal Occult Blood Test (FOBT)
మలం ద్వారా రక్తం వెళ్లడం పరీక్ష (FOBT)లో బాధితులు సానుకూల ఫలితం లభిస్తే, అది మలం లో రక్తాన్ని చూపించిందని అర్థం. అయితే ఈ పరీక్ష ద్వారా మలంలో రక్తం వెళ్తుందని నిర్థారణ అయినా, దానిని 100 శాతం ఖచ్చితమైనది పరిగణించలేరు. అందుకు కారణం శరీరంలోని ఏ కారణంతోనైనా లేక ఏ క్యాన్సర్లు ఉన్నా, రక్తాన్ని కోల్పోవు లేదా అవి అన్ని సమయాలలో రక్తస్రావం కాకపోవచ్చు. ఇతర అనారోగ్యాలు లేదా పైల్స్, హేమోరాయిడ్స్ వంటి పరిస్థితుల కారణంగా కూడా రక్తం ఉండవచ్చు.
మల కాల్ప్రొటెక్టిన్ (ఫేకల్ కాల్ప్రొటెక్టిన్) Fecal calprotectin (Faecal calprotectin)
మల కాల్ప్రొటెక్టిన్ (ఫేకల్ కాల్ప్రొటెక్టిన్) పరీక్ష ద్వారా మలంలోని కాల్ ప్రొటెక్టిన్ ప్రోటీన్ యొక్క జీవ రసాయన కొలత. ఎలివేటెడ్ ఫేకల్ కాల్ప్రొటెక్టిన్ పేగు శ్లేష్మ పొరకు న్యూట్రోఫిల్స్ యొక్క వలసలను సూచిస్తుంది. ఇది పెద్దప్రేగు లేదా కొలొ రెక్టల్ క్యాన్సర్ మరియు అడెనోమాటస్ పాలిప్స్ యొక్క సాధారణ మరియు సున్నితమైన నాన్-ఇన్వాసివ్ మార్కర్. కొలొ రెక్టల్ నియోప్లాసియాను కొంత తక్కువ నిర్దిష్టతతో గుర్తించడం కోసం మలంలో రక్తం వెళ్లే రక్త పరీక్షల (FOBT) కంటే ఇది చాలా సున్నితంగా ఉంటుంది.
నారో-బ్యాండ్ ఇమేజింగ్ (NBI) Narrow-band imaging (NBI)
క్రోమోఎండోస్కోపీ అభివృద్ధి మరియు నారో-బ్యాండ్ ఇమేజింగ్ (NBI)తో మాగ్నిఫైయింగ్ ఎండోస్కోపీతో సహా ఎండోస్కోపిక్ టెక్నిక్లలో ఇటీవలి పురోగతి, సంప్రదాయ కోలనోస్కోపీ యొక్క పరిమితులను అధిగమించడానికి ప్రయత్నించింది. తద్వారా రోగనిర్ధారణ, గుర్తింపు మరియు కొలొరెక్టల్ గాయాలు యొక్క విచ్ఛేదం ఖచ్చితత్వంతో గుర్తించడం సాధ్యమవుతోంది.
ఎండోస్కోపిక్ అల్ట్రాసౌండ్ (EUS) Endoscopic Ultrasound (EUS)
శస్త్రచికిత్స చేయించుకోగల రోగులను ఎంపిక చేయడానికి పెద్దప్రేగు క్యాన్సర్ యొక్క ఖచ్చితమైన దశను కలిగి ఉండటం చాలా అవసరం. సాధారణంగా క్లినికల్ స్టేజింగ్ అనేది ఇమేజింగ్ మూల్యాంకనం (ఉదా, ట్రాన్స్రెక్టల్ ఎండోస్కోపిక్ అల్ట్రాసౌండ్, కంప్యూటెడ్ టోమోగ్రఫీ స్కానింగ్ (CT స్కాన్) లేదా మాగ్నెటిక్ రెసొనెన్స్ ఇమేజింగ్ (MRI స్కాన్)) ద్వారా శారీరక పరీక్ష చేయడం ద్వారా సాధించబడుతుంది.
బేరియం ఎనిమా ఎక్స్-రే Barium enema X-ray
బేరియం ఎనిమా ఎక్స్-రే పరీక్షను కోలన్ ఎక్స్-రే అని కూడా పిలుస్తారు. పెద్ద ప్రేగులలో (పెద్దప్రేగు) మార్పులు లేదా అసాధారణతలను ఈ బేరియం ఎనిమా ఎక్స్-రే పరీక్ష గుర్తించగలదు.
స్టూల్ డీఎన్ఏ పరీక్ష Stool DNA test
స్టూల్ డీఎన్ఏ పరీక్ష – దీనిని స్టూల్ డీఎన్ఏ-ఫెకల్ ఇమ్యునో కెమికల్ టెస్ట్ అని కూడా పిలుస్తారు. ఇది మలంలో పారుతున్న కణాలలో పెద్దప్రేగు క్యాన్సర్తో సంబంధం ఉన్న అనేక జన్యువులలో నిర్దిష్ట మార్పులను (మ్యుటేషన్లు) గుర్తించే కలయిక పరీక్ష, అలాగే మలంలో రక్తం యొక్క ట్రేస్ మొత్తం ఎంత అన్నది కూడా గుర్తింస్తుంది.
సిగ్మాయిడోస్కోపీ Sigmoidoscopy
సిగ్మాయిడోస్కోపీ – దీనిని ఫ్లెక్సిబుల్ సిగ్మాయిడోస్కోపీ అని కూడా పిలుస్తారు, ఈ పరీక్షను మీ వైద్యుడు మీ సిగ్మోయిడ్ కోలన్లో ఒక ఫ్లెక్సిబుల్ ట్యూబ్ని ఉపయోగించడం ద్వారా చూసేలా చేసే ప్రక్రియ. ఇది అసాధారణ కణాలు, పాలిప్స్, అల్సర్ల కోసం మీ వైద్యుడు తనిఖీ చేయడంలో సహాయపడుతుంది.
కోలనోస్కోపీ Colonoscopy
కోలనోస్కోపీ అనేది కెమెరాతో కూడిన సన్నని ట్యూబ్ను బాధితుల మలద్వారంలోకి చొప్పించే ప్రక్రియ. ఈ కెమెరా బాధితుల పెద్ద ప్రేగు, గోడలు మరియు ప్రేగులలోని కొన్ని లైనింగ్ చిత్రాలను చూపుతుంది. ఈ ప్రక్రియలో కనిపించే కొన్ని లక్షణాలు బాధితుల మలం యొక్క అసాధారణ రంగు లేదా రూపాన్ని, ప్రేగు కదలికలు, మలంలో రక్తం మరియు అసహ్యమైన వాసనను కలిగి ఉండటాన్ని చూపుతుంది.
ఎంట్రోస్కోపీ Enteroscopy
జీర్ణవ్యవస్థలో సమస్యలను కనుగొని చికిత్స చేయడంలో సహాయపడే ప్రక్రియే ఎంట్రోస్కోపీ. ఇది సాధారణంగా చిన్న ప్రేగు లేదా కడుపులో అసాధారణమైన జీర్ణశయాంతర రక్తస్రావం, అధిక తెల్ల రక్త కణాల సంఖ్య, రేడియేషన్ చికిత్స నుండి ప్రేగులకు నష్టం, చిన్న ప్రేగులలో కణితులను తెలియపరుస్తుంది. వీటితో పాటు వివరించలేని తీవ్రమైన విరేచనాలు, నిరోధించబడిన ప్రేగు మార్గాలు, అసాధారణ ఎక్స్-రే వంటి సమస్యలు, వివరించలేని పోషకాహార లోపలను గుర్తించడానికి సాధారణంగా ఉపయోగిస్తారు.
వర్చువల్ కోలోనోస్కోపీ Virtual colonoscopy
వర్చువల్ కోలోనోస్కోపీని సిటీ (CT) కోలోనోగ్రఫీ అని కూడా అంటారు. వర్చువల్ కోలనోస్కోపీ అనేది లక్షణ రహిత రోగులలో సిటీ (CT) ద్వారా ముందస్తు పెద్దప్రేగు గాయాల కోసం శోధనను సూచించడానికి చాలా తరచుగా ఉపయోగించబడుతుంది. సిటీ కోలోనోగ్రఫీ చేయడానికి ప్రధాన కారణం పెద్ద ప్రేగులలో పాలిప్స్ లేదా క్యాన్సర్లను పరీక్షించడం. పాలిప్స్ అనేది లోపలి పొర నుండి ఉద్భవించిన కణాల పెరుగుదల. కొద్ది సంఖ్యలో పాలిప్స్ పెరిగి క్యాన్సర్గా మారే ప్రమాదం ఉంది.
పెద్దప్రేగు క్యాన్సర్ లక్షణాలు గుర్తించడం కష్టం మరియు చాలా సంవత్సరాలుగా గుర్తించబడలేదు. అయితే లక్షణాలను గుర్తించినట్లయితే చికిత్స చేయడం ద్వారా క్యాన్సర్ నుండి బయట పడే అవకాశాలు ఉన్నాయి. కాగా, కొలొరెక్టల్ క్యాన్సర్ అనేది ప్రాణాంతక వ్యాధి, ఇది ఎవరిలోనైనా బయట పడితే వారు ఐదు (5) సంవత్సరాల మనుగడ (సర్వైవల్) రేటు సుమారు 60 నుండి 65 శాతం వరకు ఉంటుంది. దురదృష్టవశాత్తు, అడ్వాన్డ్ స్టేజీలో క్యాన్సర్ గుర్తించి బాధపడుతున్న వ్యక్తుల 5 సంవత్సరాల సర్వైవల్ రేటు 10 నుండి 14 శాతం మాత్రమే ఉంది.
పెద్దప్రేగు క్యాన్సర్ వ్యాధికి చికిత్స Treatment of Colon Cancer

పెద్దప్రేగు క్యాన్సర్ చికిత్స అనేది క్యాన్సర్ యొక్క స్థానం, పరిమాణం మరియు దశ, పునరావృతం కాదా లేదా అనే దానితో సహా అనేక అంశాలపై ఆధారపడి ఉంటుంది. రోగి యొక్క ప్రస్తుత స్థితి మొత్తం ఆరోగ్య స్థితి, చికిత్స ఎంపికలు ఉన్నాయి:
శస్త్రచికిత్స: కొలొరెక్టల్ క్యాన్సర్ చికిత్స యొక్క మరొక సాధారణ రూపం శస్త్ర చికిత్స. పెద్దప్రేగు లేదా కటి ప్రాంతంలోని కణితి ప్రాణాంతక లేదా క్యాన్సర్గా ఉన్నప్పుడు మరియు కీమోథెరపీని ఉపయోగించి చికిత్స చేయలేనప్పుడు శస్త్రచికిత్స పద్ధతులు ఉపయోగించబడతాయి. ఈ ప్రాంతంలో కణితి ప్రాణాంతకంగా మారినప్పుడు, సాధారణంగా శస్త్రచికిత్స మాత్రమే ఎంపిక. అయినప్పటికీ, కొన్ని సందర్భాల్లో కణితి క్యాన్సర్ కాకపోవచ్చు మరియు కీమోథెరపీని ఉపయోగించి కణితిని తొలగించడం సాధ్యం కాకపోతే శస్త్రచికిత్స అనేది ఒక ఎంపిక.
ప్రారంభ దశలో పెద్దప్రేగు కాన్సర్ కోసం, ఇన్వాసివ్ సర్జరీ సిఫారసు చేయవచ్చు
మినిమల్లీ ఇన్వాసివ్ సర్జరీ (లాపరోస్కోపిక్ సర్జరీ) Minimally invasive surgery (laparoscopic surgery)
కనిష్ట ఇన్వాసివ్ సర్జరీ (లాపరోస్కోపిక్ సర్జరీ): ఓపెన్ సర్జరీతో పోల్చినప్పుడు పెద్దప్రేగు క్యాన్సర్కు లాపరోస్కోపిక్ శస్త్రచికిత్స ఉత్తమ ప్రత్యామ్నాయంగా సాధ్యమైన, సురక్షితమైన చికిత్సగా నిరూపించబడింది. ఈ రకమైన శస్త్రచికిత్స అనంతర నొప్పిని తగ్గించడం ద్వారా రోగులకు ప్రయోజనం చేకూరుస్తుంది, పేగు పనితీరును వేగంగా పునరుద్ధరించడం మరియు సాధారణ ఆహారం తీసుకోవడం మరియు తక్కువ సమయంలో ఆసుపత్రిలో చేరడం వంటివి చేయవచ్చు. అందువల్ల, లాపరోస్కోపిక్ లేదా రోబోట్ సర్జరీ వంటి కనిష్ట ఇన్వాసివ్ శస్త్రచికిత్సలు పెద్దప్రేగు క్యాన్సర్కు ప్రధానమైన చికిత్సా ఎంపికగా మారాయి.
పాలిప్లను తొలగించడం (పాలిపెక్టమీ) Removing polyps (polypectomy)
కొలొనోస్కోపీ (పాలిపెక్టమీ) సమయంలో పాలిప్లను తొలగించే చికిత్స. ఇది కొలొనోస్కోపీ చేసే సమయంలోనే చేస్తారు. ఒక పరిశోధన ప్రకారం అడెనోమాటస్ పాలీప్లను పెద్దప్రేగుతో తొలగించడం ద్వారా 53 శాతం వరకు మరణాలను తగ్గించిది. కోలెక్టమీని నివారించడానికి ఒక ముక్కలో పాలిప్లను తొలగించడం ఈ ప్రక్రియల లక్ష్యం.
పెద్దప్రేగు క్యాన్సర్ అడ్వాన్డ్ స్టేజీలో ఈ చికిత్సలు సిఫార్సు చేయబడతాయి:
పాక్షిక కోలెక్టమీ Partial colectomy
ఇది మీ పెద్దప్రేగు యొక్క వ్యాధిగ్రస్తుల భాగాన్ని మరియు చుట్టుపక్కల ఉన్న ఆరోగ్యకరమైన కణజాలంలో కొంత భాగాన్ని తొలగించే ప్రక్రియ.
కొలోస్టోమీ Colostomy
– ఇది పెద్ద ప్రేగు యొక్క ఒక చివరను పొత్తికడుపు గోడ ద్వారా బయటకు తీసుకువచ్చే శస్త్రచికిత్సా ప్రక్రియ. ఈ ప్రక్రియలో, పెద్దప్రేగు యొక్క ఒక చివర పొత్తికడుపు గోడలోని కోత ద్వారా స్టోమాను సృష్టించడానికి మళ్లించబడుతుంది. స్తోమా అనేది చర్మంలోని ఓపెనింగ్, ఇక్కడ మలం సేకరించడానికి ఒక పర్సు జతచేయబడుతుంది.
శోషరస కణుపు తొలగింపు Lymph node removal
శోషరస కణుపు తొలగింపు. CRC శస్త్రచికిత్స సమయంలో సమీపంలోని శోషరస కణుపులు సాధారణంగా తొలగించబడతాయి మరియు క్యాన్సర్ కోసం పరీక్షించబడతాయి.
కీమోథెరపీ Chemotherapy
శస్త్రచికిత్సతో పాటు, కీమోథెరపీని కూడా వివిధ రకాలుగా నిర్వహించవచ్చు. ఒక సాధారణ ప్రక్రియలో, వైద్యులు చేతిలో ఉన్న సిర ద్వారా లేదా చర్మం కింద చొప్పించిన కాథెటర్లోకి మందులను అందిస్తారు. ఈ సాధనాల ద్వారా ఔషధం మొత్తం శరీరం అంతటా వ్యాపిస్తుంది. కొన్ని విధానాలలో, క్యాన్సర్ కణాల పరిమాణాన్ని ఆపే లేదా తగ్గించే అవకాశాలను పెంచడానికి శస్త్రచికిత్స కీమోథెరపీతో కలిపి ఉంటుంది. కొన్ని సందర్భాల్లో, రోగి ప్రక్రియలో ఉన్నప్పుడు వీలైనంత ఎక్కువ క్యాన్సర్ కణాలను చంపడానికి శస్త్రచికిత్సతో పాటు రేడియేషన్ ఉపయోగించబడుతుంది.
పెద్దప్రేగు మెటల్ స్టెంటింగ్ లేదా పెద్దప్రేగు స్టెంటింగ్ Colonic Metal Stenting or colonic stenting
పెద్దప్రేగు మెటల్ స్టెంటింగ్ లేదా పెద్దప్రేగు స్టెంటింగ్ – ఇది ప్రాణాంతక పెద్దప్రేగు అవరోధం యొక్క ఉపశమనానికి ఇష్టపడే చికిత్స లేదా శస్త్రచికిత్సకు వంతెనగా పరిగణించబడుతుంది, భాగస్వామ్య నిర్ణయం తీసుకునే ప్రక్రియలో, నయం చేయగల ఎడమవైపు అడ్డంకులు ఉన్న రోగులలో చికిత్స ఎంపికగా పరిగణించబడుతుంది. పెద్దప్రేగు కాన్సర్ అత్యవసర విచ్ఛేదనకు ప్రత్యామ్నాయంగా లేదా కోలనోస్కోపీ మరియు ఫ్లోరోస్కోపిక్ టెక్నిక్లు రెండింటిలోనూ నైపుణ్యాన్ని ప్రదర్శించగల మరియు రోజూ పెద్దప్రేగు స్టెంటింగ్ చేసే ఆపరేటర్ చేత నిర్వహించబడాలి లేదా నేరుగా పర్యవేక్షించబడాలి.
కీమోథెరపీ Chemotherapy
కీమోథెరపీ – కొలొరెక్టల్ క్యాన్సర్ చికిత్స యొక్క అత్యంత సాధారణ రకాల్లో ఒకటి కీమోథెరపీ. కీమోథెరపీలో పెద్దప్రేగు మరియు దానిలోని వివిధ భాగాలలోని క్యాన్సర్ కణాలతో పోరాడటానికి మందులు లేదా మందుల కలయికను ఉపయోగించడం జరుగుతుంది. క్యాన్సర్ కణాలను చంపడంలో కీమోథెరపీ విజయవంతం అయినప్పటికీ, ఇది దుష్ప్రభావాలు లేకుండా ఉండదు మరియు కొన్నిసార్లు ఇప్పటికే ఉన్న పరిస్థితులను మరింత దిగజార్చుతుంది. కీమోథెరపీ చికిత్సలు అనేక రూపాలను తీసుకోవచ్చు మరియు వివిధ మార్గాల్లో నిర్వహించబడతాయి. ఇది ముఖ్యం, కొలొరెక్టల్ క్యాన్సర్ చికిత్సను పరిగణనలోకి తీసుకున్నప్పుడు, మీ వైద్యునితో అన్ని ఎంపికలను చర్చించండి.
రేడియో ఫ్రీక్వెన్సీ అబ్లేషన్ (RFA) Radiofrequency ablation (RFA)
కాలేయానికి వ్యాపించిన క్యాన్సర్కు చికిత్స చేసే అత్యంత సాధారణ పద్ధతుల్లో ఇది ఒకటి. ఇది క్యాన్సర్ కణాలను చంపడానికి అధిక-శక్తి రేడియో తరంగాలను ఉపయోగిస్తుంది. ఒక CT స్కాన్ లేదా అల్ట్రాసౌండ్ చర్మం ద్వారా మరియు కణితిలోకి ఒక సన్నని, సూది లాంటి ప్రోబ్ను మార్గనిర్దేశం చేయడానికి ఉపయోగించబడుతుంది.
ఇమ్యునోథెరపీ Immunotherapy
ఇమ్యునోథెరపీ అనేది క్యాన్సర్ చికిత్స కోసం ఒక రకమైన బయోలాజికల్ థెరపీ, ఇది మీ రోగనిరోధక వ్యవస్థ క్యాన్సర్తో పోరాడటానికి సహాయపడుతుంది. రోగనిరోధక వ్యవస్థ మీ శరీరం అంటువ్యాధులు మరియు ఇతర వ్యాధులతో పోరాడటానికి సహాయపడుతుంది. ఇది తెల్ల రక్త కణాలు మరియు శోషరస వ్యవస్థ యొక్క అవయవాలు మరియు కణజాలాలతో రూపొందించబడింది.
రేడియేషన్ థెరపీ Radiation therapy
కొలొరెక్టల్ క్యాన్సర్ చికిత్సకు మరొక ఎంపిక రేడియేషన్ థెరపీని ఉపయోగించడం. కొలొరెక్టల్ క్యాన్సర్ చికిత్స యొక్క ఈ రూపం కడుపు, డ్యూడెనమ్ లేదా పెల్విస్లోని క్యాన్సర్ కణాలను దెబ్బతీయడానికి ఎక్స్-కిరణాలను ఉపయోగిస్తుంది. పెద్ద కణితులను తొలగించడంలో ఇది విజయవంతం అయినప్పటికీ, ఇది తరచుగా వికారం, వాంతులు, ఎముక నష్టం మరియు ఇతర ప్రతికూల దుష్ప్రభావాలతో కూడి ఉంటుంది. కెమోథెరపీ సాధారణంగా కొలొరెక్టల్ క్యాన్సర్కు వ్యతిరేకంగా రక్షణ యొక్క మొదటి లైన్గా సిఫార్సు చేయబడింది.
దురదృష్టవశాత్తు, ఈ రేడియేషన్ థెరపీ చికిత్స కొన్ని తీవ్రమైన దుష్ప్రభావాలను కలిగిస్తుంది. కొంతమంది రోగులు కీమోథెరపీ తర్వాత ఆపుకొనలేని, ద్రవం నిలుపుదల మరియు జీర్ణశయాంతర సమస్యలను ఎదుర్కొంటారు. ఇది అలసట, వికారం, వాంతులు, బరువు తగ్గడం మరియు జుట్టు రాలడానికి కూడా దారితీస్తుంది. ఈ రకమైన చికిత్స యొక్క ప్రభావం క్యాన్సర్ కణాలకు ఎంతవరకు చికిత్స చేయబడుతుందో దానిపై ఆధారపడి ఉంటుంది. కొన్నిసార్లు, ఇది క్యాన్సర్ కణాలన్నింటినీ తొలగించలేకపోవచ్చు. ఈ కారణంగా, ఇది తరచుగా శస్త్రచికిత్సతో పాటు ఉపయోగించబడుతుంది.